Как эффективно лечить рассеянный склероз. Отосклероз: лечение, операция, симптомы, формы Делают операции по рассеянному склерозу
Рассеянный склероз является неизлечимым аутоиммунным заболеванием. При нем происходит выработка организмом антител против собственных нервных клеток. При этом заболевании наблюдаются определенные особенности в проведении различных видов анестезии.
Общая характеристика заболевания
При рассеянном склерозе (РС), происходит разрушение миелиновой оболочки нервных волокон. Это заболевание считается аутоиммунным, так как именно самим организмом вырабатываются антитела, разрушающие миелин.
Рассеянный склероз относится к аутоимунным заболеваниям
Обычно поражаются периферические нервы, головной и спинной мозг. Очагов поражения много. Это заболевание может проявляться такими симптомами:
- нарушение работы тазовых органов, может наблюдаться недержание мочи, нарушение половых функций;
- поражения черепных нервов;
- изолированные параличи или парезы;
- нарушения речи, афазия;
- нистагм;
- нарушение чувствительности кожных покровов.
Лечение проводится постоянно. Обычно, используется базисная терапия, которую нельзя прерывать. Она может состоять из кортикостероидов и цитостатиков.
Особенности общего наркоза
Рассеянный склероз не является противопоказанием к проведению общего наркоза. Пациенты переносят его хорошо. При рассеянном склерозе есть некоторые особенности, которые необходимо учитывать при проведении наркоза у таких пациентов. К ним относится:
- Системный прием кортикостероидов. Кортикостероиды входят в базисную терапию рассеянного склероза. Их прием способен замедлять прогрессирование данного деструктивного заболевания. Перед проведением оперативного вмешательства с использованием общего наркоза останавливать прием кортикостероидов запрещено! Их введение продолжается и во время проведения самой операции. Увеличивать их дозу не нужно.
- Отказ от введения Дитилина. Дитилин – это миорелаксант, препарат, который широко используется при наркозе. Он расслабляет мышечную ткань. При рассеянном склерозе он вызывает резкое повышение уровня калия в крови. Калий вызывает острое нарушение сердечного ритма и приводит к фибрилляции желудочков.
- Дозы других миорелаксантов должны быть как минимум на половину ниже стандартных. Таким пациентам сложнее восстанавливаться после наркоза.

Перед общим наркозом необходимо учитывать некоторые особенности использования анестезии
Пациенты с этим аутоиммунным заболеванием склонны к сильному повышению температуры тела на протяжении хода оперативного вмешательства под общим наркозом. Необходимо проводить мониторинг температуры тела и иметь про запас жаропонижающие медикаментозные препараты.
Пациентам с рассеянным склерозом можно проводить общий наркоз как масочный, так и внутривенный. Послеоперационный период у них может немного отличаться. Отличия послеоперационного периода представлены ниже:
- Пациенты с РС склонны к эмоциональным переживаниям и стрессам, которые могут спровоцировать прогрессирование заболевания. Именно поэтому после общей анестезии необходимо назначать им транквилизаторы.
- У таких больных может дольше восстанавливаться функция самостоятельного дыхания и работа тазовых органов.
Использование других видов обезболивания при РС
Местная анестезия у пациентов с РС проводится часто. Рассеянный склероз не является противопоказанием к использованию местных анестетиков в стоматологии, хирургии или других отраслях медицины.

Спинальная анестезия также может быть использована. Но при ее проведении есть риск токсического влияния анестетика на спинной мозг и периферические нервы. Анестетик при спинальной анестезии вводится непосредственно в спинномозговой канал, что при РС крайне нежелательно.
Альтернативой спинальному обезболиванию у таких пациентов является эпидуральная. При ее проведении анестетик вводится исключительно в перидуральное пространство и влияет изолированно на нервные корешки, которые выходят на этом уровне спинного мозга.
Местный анестетик, используемый у пациентов с РС, не должен содержать в своем составе адреналин. Адреналин способствует спазму сосудов и нарушает кровоснабжение, в том числе, и нервной ткани. Обычно, адреналин добавляется в анестетик с целью удлинения его действия. При РС этот препарат добавлять нежелательно, так как нарушена работа нервной системы, а нарушение кровообращения может способствовать прогрессированию заболевания.
Рассеянный склероз не является противопоказанием к проведению оперативных вмешательств с применением общего, местного или регионарного наркоза. Единственный метод, который использовать не желательно – спинальная анестезия. При проведении общего наркоза необходимо помнить про необходимость введения кортикостероидов, и про ограничение на использование Дитилина. При выполнении местной и эпидуральной анестезии необходимо использовать анестетики, в состав которых не входит адреналин, так как это вещество может спровоцировать прогрессирование заболевания.
– сложное хроническое заболевание, связанное с разрушением миелиновой оболочки нервных волокон. Причины, по которым возникает заболевание, до конца не выяснены, но точно установлено, что оно возникает из-за сбоя в работе иммунной системы. Наиболее уязвимыми при этом являются спинной и головной мозг.
Первичные признаки заболевания связаны с нарушениями зрения, потерей чувствительности в конечностях, нарушением координации движения. При выявлении заболевания по первичным признакам, пациента госпитализируют в отделении неврологии для уточнения диагноза и назначения лечения. В каждом конкретном случае методика лечения будет подбираться индивидуально, с учётом симптомов и тяжести протекания болезни. Полного излечения от болезни пока нет, но облегчить состояние больного и улучшить качество его жизни на продолжительный срок вполне реально.
Лечение при обострении
Обострение рассеянного склероза происходит при новом повреждении клеток спинного или головного мозга. При этом нарушается передача нервных сигналов, что может вызвать новые симптомы или обострить старые. Фаза обострения может длиться от суток до месяца. Рецидивы отличаются как по характеру, так и по тяжести протекания.
Приступы могут повторяться с различной интенсивностью. В зависимости от симптоматики врач может назначить пульс-терапию кортикостероидов – больших доз гормонов, вводимых внутривенно, которые ускорят восстановление. Как правило, это метилпреднизолон или его аналоги. Для уменьшения побочного эффекта назначают препараты калия, диету с высоким содержанием солей калия (яблоки, изюм, бананы), средства для защиты слизистой оболочки желудка (Альмагель, Фосфалюгель и т.п.), а также курс антибиотиков для исключения возможной инфекции.
Эффективно применение капельниц иммуноглобулина человеческого (Сандоглобулин, Пентаглобулин). Курс лечения составляет 5 дней.
 При невозможности проведения пульс-терапии назначается лечение Дексаметазоном (внутривенно или внутримышечно), с постепенным уменьшением дозировки.
При невозможности проведения пульс-терапии назначается лечение Дексаметазоном (внутривенно или внутримышечно), с постепенным уменьшением дозировки.
При тяжёлых обострениях врач может назначить плазмаферез – процедуру очистки плазмы крови от антител. Плазмаферез практикуется с 80-х годов прошлого века и показывает хорошие результаты. Лечение занимает около 2-х недель, в течение которых проводится 3-5 процедур фильтрации крови через специальную систему. Кровь больного при помощи специального аппарата разделяется на плазму и красную кровь (эрмассу). Плазма с вредными веществами удаляется из организма, а эрмасса возвращается больному в организм через другую вену. Вместо плазмы могут вводить альбумин, донорскую плазму или её заменители (гемодез, реополиглюкин и т.п.). В некоторых случаях могут сочетаться пульс-терапия и плазмаферез.
 При нарастающем прогрессе рассеянного склероза и при неэффективности гормонов назначают курс цитостатиков (Азатиоприна, Циклофосфамида и т.п.), которые способствуют подавлению аутоиммунного процесса.
Однако у этих препаратов из-за высокой токсичности есть ряд побочных эффектов: резкое снижение лейкоцитов, эритроцитов и тромбоцитов, и, как следствие – развивается лекарственный гепатит, начинается выпадение волос, могут быть частая рвота, диарея или тошнота.
При нарастающем прогрессе рассеянного склероза и при неэффективности гормонов назначают курс цитостатиков (Азатиоприна, Циклофосфамида и т.п.), которые способствуют подавлению аутоиммунного процесса.
Однако у этих препаратов из-за высокой токсичности есть ряд побочных эффектов: резкое снижение лейкоцитов, эритроцитов и тромбоцитов, и, как следствие – развивается лекарственный гепатит, начинается выпадение волос, могут быть частая рвота, диарея или тошнота.
Симптоматическое лечение
Этот вид лечения является дополнением к основным назначениям при обострении рассеянного склероза. Терапия назначается в соответствии с клиническими проявлениями в зависимости от конкретных симптомов.
В фазе обострения больные часто жалуются на спастичность, которая проявляется в тугоподвижности поражённых конечностей или частей туловища, и рефлекторные спазмы. Они затрудняют возможность передвижения больного и являются причиной усталости и малоподвижности. Часто наблюдаются нарушения сна или болезненные ощущения всего тела.
Для дальнейшего сохранения функций мышечных тканей важно продолжать заниматься лечебной физкультурой. Дополнительно врач может назначить физиопроцедуры (электрофорез, УВЧ-терапию или УФО), помогающие снизить воспаление суставов и интоксикацию организма, улучшить обменные процессы, скорректировать двигательные расстройства.
Существуют общие положения, согласно которых врач назначает лечение:
- синтетические интерфероны (β- интерферон);
- глюкокортикоиды. Преднизолон, дексаметазон, метипред или гормональный препарат АКТГ;
- витамины группы В, биостимуляторы, мелинообразующие препараты (биосинакс, кронассиал);
- цитостатики в качестве дополнения: циклофосфан, азатиоприн;
- для снятия мышечного тонуса применяют миорелаксанты (мидокалм, лиорезал, милликтин).

Лечение в период ремиссии
Ремиссия – выраженное уменьшение или исчезновение симптомов обострения в течение месяца. При этом симптомы обострения не всегда исчезают полностью, в некоторых случаях они уменьшаются до того состояния, в котором находились до начала обострения. Иногда они становятся менее выраженными, чем в фазе обострения.
Важно! Чем дольше длится обострение и короче период ремиссии, тем быстрее ухудшается состояние больного.
Состояние ремиссии может длиться как несколько месяцев, так и несколько лет. Вне зависимости от появления новых симптомов, больной должен продолжать приём препаратов, изменяющих течение рассеянного склероза (ПИТРС). Врач назначает их прием по индивидуальной схеме на длительный период, а отмена или корректировка лечения возможны только по предварительному согласованию.
Поскольку лечение с использованием ПИТРС длительное, препараты должны быть наиболее безопасными для организма, не дающими побочных эффектов. Результат лечения во многом зависит от точности выполнения назначений пациентом. ПИТРС назначают в виде подкожных/ внутримышечных уколов, таблеток. Наиболее распространенные – подкожные инъекции. Некоторые препараты нужно колоть ежедневно, некоторые раз в неделю, некоторые реже. Для лучшего контроля за приёмом и точности дозировки желательно использовать таблетированные препараты, а не инъекции.
При начальной стадии терапии назначают ПИТРС первой линии. К ним относятся:
- Интерферон-бета-1а (ребиф) – подкожно(3 р/неделю) или в/м (еженедельно);
- Интерферон-бета-1а (авонекс) – подкожно(3 р/в неделю) или в/м (еженедельно);
- Интерферон-бета-1б (бетаферон) – подкожно, через день;
- Глатирамера ацетат (копаксон) – подкожно, ежедневно;
- Терифлунамид – таблетки, ежедневно.
При прогрессирующей стадии терапии назначают ПИТРС второй линии:
- Натализумаб (Тизабри) – капельно внутривенно, 1 р/ 28 дн.;
- Митоксантрон (Новатрон Онкотрон) – капельно внутривенно (1 р в 3 мес.);
- Финголимод (Гилениа) – таблетки, ежедневный приём.

Препараты ПИТРС широко применяются при РС, но их эффективность (особенно первой линии) не превышает 30%. Если врач после начала первичного лечения отмечает низкую эффективность, он переназначает препараты второй линии.
У ПИТРС есть много побочных эффектов. Некоторые из них встречаются часто, некоторые – значительно реже. У интерферонов первой линии встречаются следующие противопоказания и побочные эффекты:
- депрессия;
- суицидальные наклонности;
- поражение печени;
- эпилептические припадки;
- беременность и период лактации;
- заболевания сердца;
- индивидуальная непереносимость.
У глатимера ацетата побочных эффектов и противопоказаний меньше, но они так же есть:
- панические атаки;
- период лактации;
- беременность;
- индивидуальная непереносимость компонентов препарата.

При лечении ПИТРС пациент должен внимательно следить за появлением признаков ухудшения, чтобы невролог мог подобрать другой препарат, снизив побочные эффекты.
Моноклональные антитела (МА)
Иммунная система человека производит большое количество различных антител для борьбы с антигенами разных видов. Реакция иммунной системы на любой из антигенов является поликлональной. Моноклональные антитела – это клетки-клоны, синтезированные в лабораторных условиях.
Препараты моноклональных антител обладают способностью воздействия на антигены, которые необходимо удалить из организма. Они атакуют миелин, связываются с антигенами и впоследствии выводятся из организма, не причиняя ему вреда. Помимо этого, МА активируют работу иммунной системы в отношении чужеродных антигенов. При попадании в организм они «побуждают» другие компоненты иммунной системы уничтожать целевые агенты (к примеру, раковые клетки).
 Сегодня в Израиле для лечения рассеянного склероза успешно используется новый препарат Лемтрада (алемтузумаб или Campath-1H).
Изначально его разрабатывали для лечения онкологических заболеваний – лейкимии и лимфомы. Но механизм действия препарата таков, что предотвращает атаку миелина, тем самым блокируя новые повреждения при рассеянном склерозе.
Сегодня в Израиле для лечения рассеянного склероза успешно используется новый препарат Лемтрада (алемтузумаб или Campath-1H).
Изначально его разрабатывали для лечения онкологических заболеваний – лейкимии и лимфомы. Но механизм действия препарата таков, что предотвращает атаку миелина, тем самым блокируя новые повреждения при рассеянном склерозе.
Наблюдения в течение 7 лет за пациентами, принимающими Лемтрада, показали общее улучшение и стабилизацию их состояния. Вероятность рецидивов снизилась на 50 %, а прогрессирование инвалидности – на 42%. После приема Лемтрады, как и других лекарств, могут возникнуть побочные эффекты. Наиболее распространённые из них:
- головная боль;
- сыпь, крапивница;
- лихорадка;
- бессонница;
- инфекции верхних дыхательных путей;
- герпес;
- расстройство свёртываемости крови;
- синусит.
В редких случаях могут возникнуть проблемы со щитовидной железой. Но все побочные явления поддаются лечению при своевременном обращении к врачу.
Трансплантация стволовых клеток (ТСК)
 Дорогостоящая и достаточно эффективная на сегодняшний день технология. Суть операции заключается в заборе образца костного мозга, после которого пациенту назначается курс химиотерапии.
Активность иммунной системы снижается, и после этого больному возвращают ранее забранные его же стволовые клетки. В течение 1-2 месяцев иммунитет больного начинает полноценно функционировать, значительно замедляя процесс повреждения миелина.
Дорогостоящая и достаточно эффективная на сегодняшний день технология. Суть операции заключается в заборе образца костного мозга, после которого пациенту назначается курс химиотерапии.
Активность иммунной системы снижается, и после этого больному возвращают ранее забранные его же стволовые клетки. В течение 1-2 месяцев иммунитет больного начинает полноценно функционировать, значительно замедляя процесс повреждения миелина.
Стволовые клетки регенерируют клетки белого вещества, устраняют рубцы на поражённых участках, восстанавливают функции нервных окончаний. Помимо этого, стволовые клетки положительно влияют на иммунную систему организма. Учёные считают, что этот метод в дальнейшем поможет победить рассеянный склероз. Эффективность методики составляет 50/50%.
Протокол Коимбра
 Протокол Коимбра – высокоэффективный метод, позволяющий добиться длительной устойчивой ремиссии больного. Пациенту назначается высокая доза витамина Д, при этом из рациона исключаются продукты, содержащие кальций (творог, молоко и т.п.).
Устанавливается норма употребления воды – не менее 2,5 л. Этого объёма достаточно, чтобы растворить и вывести соли кальция из организма. Видимый эффект от лечения наступает через два месяца, а через год состояние пациента переходит в стадию устойчивой ремиссии. Для сохранения двигательных функций пациенту необходимо систематически выполнять физические упражнения.
Протокол Коимбра – высокоэффективный метод, позволяющий добиться длительной устойчивой ремиссии больного. Пациенту назначается высокая доза витамина Д, при этом из рациона исключаются продукты, содержащие кальций (творог, молоко и т.п.).
Устанавливается норма употребления воды – не менее 2,5 л. Этого объёма достаточно, чтобы растворить и вывести соли кальция из организма. Видимый эффект от лечения наступает через два месяца, а через год состояние пациента переходит в стадию устойчивой ремиссии. Для сохранения двигательных функций пациенту необходимо систематически выполнять физические упражнения.
Стоимость лечения по протоколу Коимбра невысока, проводить его нужно только под наблюдением врача. Значительное улучшение состояния пациента достигается в 95% случаев. Во многом результат лечения зависит от стадии заболевания, при которой оно было начато. На 1-2 стадии отмечаются значительные улучшения, но если начать лечение в более поздний срок, вероятность остановить прогрессирование рассеянного склероза достаточно высокая.
Диета при рассеянном склерозе
В различных источниках можно найти огромное количество статей и рекомендаций по питанию при рассеянном склерозе. В некоторых из них настоятельно рекомендуется придерживаться специальных диет. Некоторые специалисты утверждают, что при помощи диеты можно полностью излечиться. Однако это не совсем так, хотя исключить употребление некоторых продуктов всё-таки стоит. В первую очередь это касается продуктов животного происхождения с высоким содержанием холестерина:
- жирная свинина;
- жирные сорта рыбы;
- колбасы;
- субпродукты;
- сыры с высоким % жирности;
- взбитые сливки;
- арахисовое и сливочное масло;
- яйца;
- гусиный жир;
- икра;
- шоколад;
- какао.

Повышенный холестерин плохо влияет на проходимость сосудов, а значит, при РС усугубляет проблемы с координацией движений и снижает как физическую, так и умственную активность.
При рассеянном склерозе в первую очередь важно придерживаться сбалансированного питания по соотношению количества белков, жиров и углеводов. В пищу нужно употреблять большое количество свежих овощей и фруктов, продуктов с высоким содержанием микроэлементов и витаминов. Это способствует ускоренному метаболизму.
 Не менее полезными будут продукты с высоким содержанием линолевой кислоты – орехи и растительное масло, блюда и продукты из цельнозерновых круп. Для улучшения работы кишечника и пища должна быть с высоким содержанием клетчатки и растительных волокон.
Не менее полезными будут продукты с высоким содержанием линолевой кислоты – орехи и растительное масло, блюда и продукты из цельнозерновых круп. Для улучшения работы кишечника и пища должна быть с высоким содержанием клетчатки и растительных волокон.
Кето диета . Это низкоуглеводная диета, при которой из рациона исключаются продукты с высоким содержанием т.н. быстрых углеводов: сахар, конфеты, мучные блюда, выпечка, картофель, макароны и т.п. Зафиксированы единичные случаи эффективности кето диеты при рассеянном склерозе. В частности описан случай с восстановлением двигательной активности пациента при соблюдении Палео диеты – одной из разновидностей Кето диеты.
Диета Эштона Эмбри . Это специальная разработка канадского учёного, которая не имеет фундаментальных подтверждений, но собрала большое количество положительных отзывов.
В основе диеты лежит исключение из рациона продуктов, которые могут спровоцировать разрушение иммунной системой собственных тканей организма. В рацион включается большое количество веществ, которые благоприятно влияют на нервную систему и не дают развиваться болезни. Основной принцип – принимать большое количество витаминов и минералов и исключать продукты, которые могут вызвать обострение. Из рациона исключаются:
- молочные продукты;
- все виды красного мяса;
- злаки, содержащие глютен;
- бобы;
- пиво и пивные дрожжи;
- бобы;
- желтки куриных яиц;
- сладости, включая мёд;
- крепкий чай и кофе;
- напитки и алкоголь с содержанием сахара;
- изделия с содержанием пальмового или кокосового масла;
- фастфуд.
В любом случае, если внимательно относиться к питанию, вреда для организма не будет. Исключение из рациона продуктов, которые могут нанести вред организму, в интересах больного.

Народные средства при лечении рассеянного склероза.
Как и любое другое заболевание, для лечения рассеянного склероза многие применяют рецепты народной медицины. Эффективность этих способов научно не доказана, но некоторые пациенты их применяют и утверждают, что успешно ослабляют симптомы болезни.
Апитерапия (укусы пчёл). Проводится курсом в течение 6 месяцев по 2 сеанса в неделю.
Акупунктура в домашних условиях. Проводится по несколько раз в день с использованием аппликатора Кузнецова. Поочередно нужно наступать на аппликатор то одной, то другой ступнёй по 3-5 минут в день. Происходит активизация кровообращения ступней, расслабляются биологически активные точки. С этой целью можно заниматься гимнастикой, плаванием или ходьбой босиком.
 Настой из чайного гриба понижает давление и снижает уровень холестерина в крови, регулирует работу желудочно-кишечного тракта.
Настой из чайного гриба понижает давление и снижает уровень холестерина в крови, регулирует работу желудочно-кишечного тракта.
Скипидарные ванны по Залманову . Используются при обострениях рассеянного склероза. Для их приготовления потребуется 500 мл скипидара, 50 г натертого на терке детского мыла, 5 таблеток алюминево-калиевых квасцов, 3 г аспирина, 20 мл камфорного спирта. Все компоненты смешиваются. На одну ванну добавляют 250 мл смеси. Время приёма – 20-30 минут ежедневно. После сеанса тело нужно вымыть теплой водой с мылом, а затем 30 минут полежать в теплой постели.
Льняное масло. Применяется как наружно, так и внутрь. Схема лечения – по 2 ч. л. на голодный желудок перед каждым приемом пищи (завтрак, обед, ужин), дополнять 1 капсулой рыбьего жира и ¼ ч. л. измельчённой яичной скорлупы.
Для наружного применения 1 раз в 3 дня массировать руки и ноги с льняным маслом, а 1 раз в месяц делать массаж всего тела.
Настойка мордовника. 2 ст. л. семян мордовника в «рубашке», заливают 500 мл водки и настаивают 2 недели, часто встряхивая бутыль. Принимать настой нужно строго по схеме, не превышая дозировку. Начинаем приём с трех капель, разведённых в 1/4 стакана воды, ежедневно прибавляя по 1 капле в день. Постепенно довести до 15 капель. Принимать 3 раза в день за 30 минут до еды. Настойку мордовника принимают 6 месяцев курсами по 3 недели, делая перерывы по 7 дней.
Помимо описанных выше способов, существует ещё множество других. Но прежде, чем начать использовать народные способы, убедитесь как минимум в их безопасности для здоровья или проконсультируйтесь со специалистом. В любом случае, главное – не навредить себе. Иногда эффект плацебо творит настоящие чудеса с организмом.
Стволовые клетки имеют уникальную способность «превращаться» в клетку любой другой ткани в организме. Они могут самостоятельно обновляться и регенерировать, обладают своего рода искусственным интеллектом.
Стволовые клетки могут превращаться в клетки:
- крови;
- мышечной ткани;
- эпителия;
- мышц;
- мозга и т.д.
Разные типы стволовых клеток имеют разные предрасположенности к превращению . Самый распространённый тип клеток – стволовые клетки из пуповины. Этот тип обеспечивает рост для всех кровяных клеток и играет роль фундамента нашей иммунной системы. Кровь из пуповины остается в вене в процессе родов. Она содержит большое количество стволовых клеток и сохраняют их для последующих медицинских нужд. Эти клетки могут вылечить больше 100 болезней, что подтверждено множеством тысяч пересадок по всему миру.
Преимущества этого вида клеток пуповины перед остальными:
- их легко собирать;
- при сборе нет риска ни для матери, ни для новорождённого;
- они быстро адаптируются в организме;
- снижают риск неприятия организмом при пересадке ребенку и быстрее приспосабливаются при пересадке в организм родственников;
- уменьшается риск заражения при пересадке;
- могут миновать гематоэнцефалический барьер и перевоплощаться в нейроны и другие клетки головного мозга, что является положительным фактором при заболеваниях головного мозга.
Пункты 3 и 4 обусловлены тем, что стволовые клетки пуповинной крови иммунологически незрелы . И в долгосрочной перспективе это означает, что стволовые клетки пуповинной крови могут обучаться функционированию должным образом, поэтому они больше способны к взаимодействию к другим клеткам чужеродного тела.
Пятый пункт является той причиной, по которой стволовые клетки пуповины так высоко ценятся. Они не подверженные большинству вирусных заболеваний, если сравнивать их со стволовыми клетками из костной ткани взрослых людей. Важно и то, что эти клетки хорошо подходят для пересадки именно Вашему ребенку и подходят его ближайшим родственникам в пропорции 1 к 4 (25%).
ВАЖНО! В 60% случаев, когда пересаживают клетки чужих (не родственников) людей, их атакуют клетки больного, отторгая их помощь организму.
Пуповинная ткань сама по себе – это хороший источник стволовых клеток которые называют мезенхимальными. У мезенхимальных стволовых клеток есть много интересных функций, включая способность:

Мезенхимальные стволовые клетки все чаще применяются в регенеративной медицине для широкого диапазона задач, включая болезни:
- сердечнососудистой системы;
- почек;
- заживления ран;
- лечения аутоиммунных недугов.
Что такое STEM-терапия?
Процесс лечения рассеянного склероза стволовыми клетками разделён на несколько этапов :
- На первом выполняются медицинские процедуры с применением плазмафереза, копаксона и других веществ - в зависимости от рассеянного склероза , спецификации недуга и других факторов. Главная задача на первом этапе процедур - приостановить процесс разрушения миелина и купировать иммуно-воспалительный процесс.
- На втором, третьем, а при необходимости и на четвертом этапе терапии склероза выполняется пересадка стволовых клеток. Это собственные мезенхимальные стволовые клетки, выделенные из биоматериала пациента - костного мозга и жировой ткани.
Операции по пересадке при рассеянном склерозе осуществляют с перерывом в 30 дней . Обычно в ходе одной процедуры в кровь пациента вводятся клетки в количестве из расчета 1 миллион на 1 килограмм тела пациента (например, для пациентов с массой тела 70 кг необходимо интеграция 70 миллионов клеток). Уже в течение небольшого времени организм больного показывает первые признаки улучшения (уменьшение обострений), связанные со стабилизацией приема и передачи нервных сигналов и восполнения популяции нейронов.

При этом:
- Наступает стойкая ремиссия.
- Психологическое состояние стабилизируется, возвращается память, исчезают симптомы хронической усталости.
- Полностью обновляется работа речевого аппарата.
Подробнее о лечении рассеянного склероза стволовыми клетками рассказано в этом видео:
Насколько эффективно такое лечение рассеянного склероза?
Отосклероз – болезнь, обусловленная дисметаболическими процессами в костном каркасе внутреннего уха человека с постепенной утратой слуха.
При отосклерозе происходит замена плотной структуры костной ткани, характерной для внутреннего уха, пористой, губчатого типа строения, богатой кровеносными сосудами.
В результате этого:
- Снижается объём движений в костном сочленении стремени и круглого окна. Это ведёт к нарушению звукопроводимости (тимпанальная форма отосклероза).
- Изменяется плотность капсулы улитки внутреннего уха с прогрессирующим понижением звуковосприятия (кохлеарная форма отосклероза).
Эти процессы могут проходить как изолированно, так и одновременно (смешанная форма заболевания).
На системность происходящих патологических процессов указывает факт преобладания двусторонности поражения.
Первые признаки тугоухости возникают в возрасте 20-30 лет. Однако, отмечены случаи дебюта заболевания в детском возрасте. Преимущественно страдает остосклерозом женский пол (75-80%).
От момента первых клинических проявлений до развития полной глухоты проходит, в среднем, около 20 лет и больше. Но имеется и описание молниеносного, в течение нескольких месяцев, снижения слуха у больных до полной глухоты, объяснимое наряду с процессами, происходящими в кости, одновременной дегенерацией нервной ткани и рецепторного аппарата улиток.
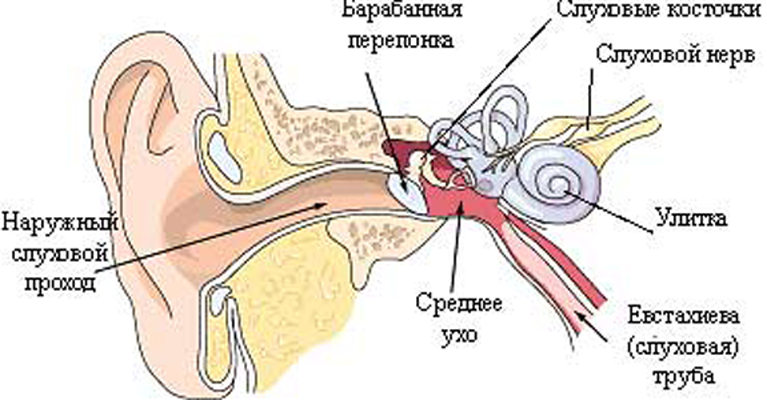
Симптомы и клинические признаки отосклероза

- барабанная перепонка истончена и имеет несколько большую подвижность, чем обычно;
- больной слабо реагирует, а может и вообще не ощущать инструментальный осмотр кожных покровов слухового прохода и самой барабанной перепонки, что связано со снижением тактильной и болевой чувствительности этой зоны;
- снижение количества или полное отсутствие ушной серы;
- слуховые проходы расширены, кожа их сухая, легкоранимая.
Причины заболевания
На современном этапе равноправно рассматриваются несколько теорий возникновения этой болезни.
- Наследственная обусловленность
Эту теорию подтверждает наличие семейного характера отосклероза у 60% больных. - Эндокринное воздействие на метаболизм в костной ткани
За это указывает признаки сочетанной дисфункции щитовидной и паращитовидной желез при отосклерозе, кроме того — и факт прогрессирования заболевания при беременности. - Хронические воспалительные заболевания внутреннего уха и перенесенные инфекционные заболевания
К примеру, отмечена связь тугоухости и перенесённой ранее кори. Однако большинство исследователей считает фактор хронического воспалительного процесса в ухе лишь пусковым механизмом при уже имеющейся предрасположенности к отосклерозу. - Хроническая повышенная акустическая нагрузка с травматизацией
Промышленный шум, громкая музыка через наушники, приводят к дистрофии мягких тканей уха, что ухудшает проводимость кровеносных сосудов. В результате этого происходит недостаточное обеспечение питательными веществами костной и хрящевой ткани с запуском начальных механизмов отосклероза.
Отосклероз — нужна ли Вам операция?
На настоящий момент осуществляется активный поиск эффективных методов терапевтического лечения отосклероза. Так, широко используется комбинация постоянного приёма натрия фторида с витамином D3, препаратами кальция и магния для уменьшения вымывания минералов из костной основы внутреннего уха.
Наряду с этим, используются слуховые аппараты различных модификаций.
Хирургические методы позволяют у 80% прооперированных больных значительно улучшить остроту звука. Однако, как при любом операционном вмешательстве, имеются определённые риски осложнений, которые надо рассматривать при решении вопроса об инструментальном лечении. Кроме того, сама операция, улучшая звукопроводимость, не останавливает дегенеративных процессов в костной ткани.
 Следует выделить следующие типы
хирургических операций:
Следует выделить следующие типы
хирургических операций:
- Щадящие , направленные на изменение подвижности стремени и удалении (изоляции) очага склерозирования.
- Радикальные : стапедэктомия и стапедопластика. В случае стапедопластики, часть обездвиженных сочленений стремени, заменяют тефлоновым протезом.
 Как правило, радикальные операции назначают при неэффективности ранее проведённых щадящих манипуляций. Однако, эффективность стапедопластики (95%), переводит этот вид хирургических вмешательств на первое место.
Как правило, радикальные операции назначают при неэффективности ранее проведённых щадящих манипуляций. Однако, эффективность стапедопластики (95%), переводит этот вид хирургических вмешательств на первое место.
Абсолютные показания к операциям:
- Двустороннее поражение.
- Выявленная при аудиометрии, отрицательная проба Ринне. В этом случае, перепад воздушной и костной проводимости звука, в своей разнице соответствует 20 дБ и более.
- Выраженная степень субъективного ощущения ушного шума. Наиболее благоприятный послеоперационный эффект даёт лечение тимпанальной формы отосклероза. При других формах наблюдается частичное восстановление слуха, требующее дополнительного использования слухового аппарата.
Наличие тяжёлой сопутствующей патологии внутренних органов может повлиять на решение об операционной коррекции отосклероза. В этих случаях, решение об операции принимается совместно с другими специалистами — такими, как терапевт, кардиолог, онколог и т.д.
Современные медики относят отосклероз к генетическим заболеваниям уха, поражающим ушной лабиринт, а зачастую еще и слуховую косточку. Заболевание способно прогрессировать достаточно быстро, постепенно снижая слуховую деятельность. Причем снижение слуха является причиной фиксации ушного стремечка в овальной впадине вестибулярного аппарата.
На сегодняшний день причины появления симптомов отосклероз у человека до конца не установлены. При этом статистика свидетельствует о большем числе случаев выявления недуга у женщин, чем у мужчин. Провоцируют появление отосклероза, в основном, следующие факторы:
болезнь Педжета;
хроническое или длительное воспаление уха, которое вызывает некроз слуховых костей;
врожденная фиксация внутреннего стремечка;
генетические аномалии слуховых органов.
Первые признаки отосклероза, обычно, проявляют себя в достаточно юном раннем возрасте, а иногда – даже в детстве. При этом важно определить заболевание как можно раньше, поскольку в дальнейшем оно способно привести к полной глухоте. Известно, что у 1-2% всего населения выявлена предрасположенность к отосклерозу, но только у 10-15% из всех пациентов проявления носят клинический характер.
Основным «звоночком» для диагностирования отосклероза является снижение слуха, которое регулярно прогрессирует. Пациенту может доставлять дискомфорт шум в ушах и, обволакивающая всю голову, мучительная боль. Также для симптомов болезни характерны головокружения и усиление слуха в шумных местах (кстати, именно это является отличительной чертой для недуга).
Отосклероз имеет 3 формы нарушения: кондуктивное (нарушение звукопроведения), смешенное (расстройство и нарушение звукопроведения) и кохлеарное (функции звуковосприятия звука ухом практически отсутствуют) заболевание. Также, по скорости проявления симптомов нарушения слуховых органов разделяют на скоротечный, медленный и скачкообразный отосклероз. Но при этом каждый из этих отосклерозов проходит 3 этапа развития – начальный, клинических ярких проявлений и терминальный.
Для диагностирования заболевания отосклерозом, медики назначают аудиометрию, а в дальнейшем – тимпанометрию.
Современная медицина имеет только 2 способа излечения данного заболевания – использование на регулярной основе слухового аппарата и оперативное хирургическое вмешательство – операцию.
Впервые операция на структурах среднего уха, которая впоследствии позволяет улучшить слух, была проведена ушным хирургом Джоном Ши в 1956 году. С тех пор она носит название стапедэктомия. На сегодняшний день именно эта операция является единственной действенной мерой борьбы с отосклерозом.
Сегодня отосклероз лечится, путем операционного вмешательства на стремечко. Причем проводится оно исключительно при фиксированном состоянии стремечка с овальным окном или слуховым косточкам. Во время операции осуществляется удаление врожденного элемента и замена его протезом. Иногда, в самом стремечке допускается создание небольшой полости, в которую вставляется искусственный протез – своеобразный клапан. Результаты подобного хирургического вмешательства потрясающи: в 9 случаях из 10 проведенных операций слух не только возвращается, но и становится практически 100%-ым.
При заболевании отосклерозом проведение операции невозможно в ряде случаев, в числе которых – угрожающее головокружение и тиннитус, только одно функционально слышащее ухо, действующие очаги отосклероза, низкий уровень резервов ушной улитки и тяжелое клиническое состояние больного. При выявлении хоть одного из вышеперечисленных факторов, медики назначают дополнительные исследования и стационарные наблюдения.
При отосклерозе операция осуществляется с использованием общей анестезии. Миниатюрный инструмент и специальный микроскоп вводятся в ушной слуховой проход. На барабанной перепонке осуществляется разрез круговой формы, благодаря чему предоставляется возможность подобраться к лоскуту перепонки и он приподнимается. Далее стремечко удаляют, на его место устанавливается протез кости, изготовленный из специального вида безопасного пластика. Кости соединяются, перепонка устанавливается на свое место, и медики обрабатывают проход тампоном с антисептиком. Для лучшего заживления места операции, иногда рекомендуется разрезать мочку уха и извлечь из нее немного жировой ткани, которую в дальнейшем устанавливают непосредственно в среднее ухо. Послеоперационный период, в который пациент находится под присмотром в больнице, не превышает 7 дней.
Реабилитация в первые дни после операции отосклероза характеризуется некоторым дискомфортным ощущением в ушной полости и возможностью появления неострой боли. Легкие обезболивающие препараты, в основном, купируют неприятную боль. К тому же, запрещено высмаркивать нос и резко затягивать воздух через носовые пазухи. В противном случае, давление в барабанных перепонках может быть превышено, что может повлечь за собой нарушение приживления лоскута из-за его смещения или подвижности.




